Dieser Artikel ist schon länger nicht mehr aktualisiert worden und spiegelt nicht mehr zuverlässig den aktuellen Stand von Wissen und Nichtwissen - für tagesaktuelle Infos schauen Sie bitte in den blog unter coronoia.info.
Eine der schwierigsten Impfentscheidungen bei COVID-19-Impfungen betrifft die Impfung Schwangerer und Stillender: ein von praktisch allen deutschen frauenheilkundlichen Berufsverbänden konsentiertes Positionspapier empfiehlt nachdrücklich die priorisierte Impfung Schwangerer und Stillender (DGGG 2021), die STIKO hingegen empfiehlt die generelle Impfung in der Schwangerschaft ausdrücklich nicht (STIKO 2021). Wie ist die Faktenlage?
Fanden erste Studien während der Pandemie aus China noch ausdrücklich kein erhöhtes Risiko Schwangerer für Komplikationen oder schwere Verläufe im Falle einer COVID-19-Infektion (Chen 2020 (Juni)), mehren sich mittlerweile Studien oder sogar Metaanalysen, die hier zu anderen Ergebnissen kommen:
So gibt eine große US-amerikanische Studie mit fast 24.000 erfassten Schwangeren die relative Risikoerhöhung Schwangerer, im Falle einer COVID-19-Erkrankung intensivmedizinischer Behandlung zu bedürfen und/oder beatmet zu werden mit etwa 3, das relative Risiko, an COVID-19 zu versterben mit 1,7 an, jeweils verglichen mit nichterkrankten Schwangeren (Zambrano 2020).
Hier zeigt sich schon das Grundproblem fast aller dieser Studien: auch hier wird, wie sonst gerne bei Impfstoff-Wirksamkeiten, mit relativen Risikoangaben gearbeitet, die hier für die Abschätzung des tatsächlichen Risikos unerlässlichen Informationen über absolute Risikoerhöhungen tauchen nicht im Detail auch, allerdings räumt die Arbeit ein: "...the absolute risks for severe outcomes for women were low...".
Von der Größenordnung her vergleichbare Zahlen fanden auch Autoren einer Arbeit im British Medical Journal, die als "living review" regelmäßig aktualisiert wird (Allotey 2020) und die - wie andere Studien auch - betonte, dass letztendlich für Schwangere die gleichen Risikofaktoren für schwere COVID-19 Verläufe gelten, wie für andere Menschen auch: "In pregnant women with covid-19, increased maternal age, high body mass index, non-white ethnicity, any pre-existing maternal comorbidity including chronic hypertension and diabetes, and pre-eclampsia were associated with serious complications such as admission to an intensive care unit, invasive ventilation and maternal death."
Auf diesen Umstand weist auch das US-amerikanische American College of Obstetricians and Gynaecologists ACOG in ihrer Veröffentlichung hin: "Pregnant and recently pregnant women with some health conditions, such as obesity and gestational diabetes, may have an even higher risk of severe illness, similar to nonpregnant women with these conditions" - auch hier findet sich jedoch die wichtige Relativierung: "Still, the overall risk of severe illness and death for pregnant women is low." (ACOG 2021)
Studien, die zu teilweise deutlich stärkeren relativen Risikoerhöhungen kamen (z.B. bezogen auf die mütterliche Sterblichkeit von 22,3) disqualifizierten die eigenen Daten durch abstrus hohe Vertrauensbereiche (in diesem Fall 2,88 - 172 (!)) (Villar 2021).
Die methodisch beste Untersuchung (prospektive, registerbasierte Studie) stammt aus Dänemark (Aabakke 2021): hier wurden über 80.000 Schwangere untersucht - von den auftretenden COVID-19-Erkrankungen mussten nur etwa 5% stationär behandelt werden, das entspricht einem absoluten Risiko, als Schwangere wegen COVID-19 im Krankenhaus behandelt zu werden von 0,03%. Risikofaktoren hierfür waren neben Übergewicht auch Rauchen und vorbestehendes Asthma bronchiale. Die Autoren untersuchten zahlreiche Zielgrößen zu Schwangerschaft, Geburt und Gesundheit von Mutter und Neugeborenen und resümieren: "Only 1 in 20 women with SARS-CoV-2 infection during pregnancy require admission to hospital due to COVID-19. And severe outcomes of SARS-CoV-2 infection in pregnancy are rare. We found no difference in any obstetric or neonatal outcomes." [Nur eine von 20 Frauen mit SARS-CoV-2-Infektion während der Schwangerschaft musste wegen COVID-19 im Krankenhaus aufgenommen werden. Und schwere Verläufe einer SARS-CoV-2-Infektion in der Schwangerschaft sind selten. Wir fanden keine Unterschiede in irgendeinem geburtshilflichen oder die Neugeborenen betreffenden Endpunkt.]
Eine methodisch unvergleichlich schwächere Studie wird Ende Juli 2021 in den Medien zitiert und als Druckmittel für Impfungen bei Schwangeren instrumentalisiert: Daten aus England zeigten, so Prof Jacqueline Dunkley-Bent, "chief midwifery officer for England" im Guardian, dass die Krankenhausaufnahmen von Schwangeren dramatisch zunähmen und Delta viel gefährlicher für Schwangere sei als der Originalvirus oder Alpha (Guardian 30.07.2021). Die zu Grunde liegende Studie (Vousden 2021) ist jedoch aus mehreren Gründen wenig aussagekräftig:
-
es wurden keinerlei Virustypisierungen vorgenommen, sondern die Frauen wurden automatisch der Virusvariante (Original/Alpha/Delta) zugeordnet, die zum jeweils untersuchten Zeitfenster in England dominierte - dies ist wissenschaftlich unhaltbar, da es ja theoretisch sein könnte, dass es vor allem das Originalvirus ist, das Schwangere befällt und daher auch bei 90% Delta Schwangere unter den verbleibenden 10% überproportional häufig mit diesem infiziert wären
-
anders als in Dänemark, wo alle Schwangeren erfasst wurden, bezieht sich diese Studie nur auf Schwangere, die mit der Diagnose COVID-19 im Krankenhaus aufgenommen wurden und da liegt schon der erste wesentliche Schwachpunkt: weniger als die Hälfte dieser Frauen wurden wegen COVID-19 stationär aufgenommen, die Mehrzahl kam aus anderen Gründen in's Krankenhaus, erhielt da einen (positiven) PCR-Test und war plötzlich COVID-Patientin.
-
es gab keine definierten Kriterien für die stationäre Behandlung, im Gegenteil: im Januar 2021 ("Alpha-Periode") wurde die Nationale Leitlinie zur stationären Behandlung verschärft: ab dann sollten Patientinnen und Patienten mit einer Sauerstoffsättigung > 92% primär ambulant behandelt werden. Allein diese Änderung führt zwangsläufig zu einer Zunahme der Krankheitsschwere bei stationärer Aufnahme.
-
Die Autoren weisen selbst darauf hin, dass auch die im Pandemieverlauf extrem unterschiedlich starke Auslastung der Krankenhäuser zwangsläufig zu einem veränderten Verhalten in der stationären Aufnahme geführt haben dürfte. Die Alpha-Phase fiel in die Zeit maximaler Überlastung der Kliniken, hin zu Delta waren hier wesentlich mehr Kapazitäten frei... .
- Die Mehrzahl der betroffenen Frauen war (teilweise deutlich) übergewichtig, der Anteil der Schwangeren mit einer oder mehr Vorerkrankungen nahm im Verlauf der Studie (also hin zu Delta) zu.
Die Studie ist insgesamt daher wenig erhellend:
-
sie kann - da nur Schwangere im Krankenhaus betrachtet wurden ohne Bezug zur Gesamtzahl der Schwangeren im Beobachtungszeitraum - keinerlei Aussagen über die tatsächlichen, absoluten Risiken Schwangerer für schwere COVID-19-Verläufe liefern; weder für das Originalvirus, noch für Alpha, noch für Delta.
-
die vermeintlich gefundenen Veränderungen im relativen Risiko sind durch die schlechte Methodik mit so großen Fragezeichen versehen, dass in normalen Zeiten dieser preprint ein peer-review wohl kaum überstehen würde...
Aber es passt halt so schön in's gewünschte Narrativ - und es ist ja auch in England grad so viel Impfstoff übrig...
"Zur Anwendung der COVID-19-Impfstoffe in der Schwangerschaft liegen aktuell sehr limitierte Daten vor." (STIKO 2021).
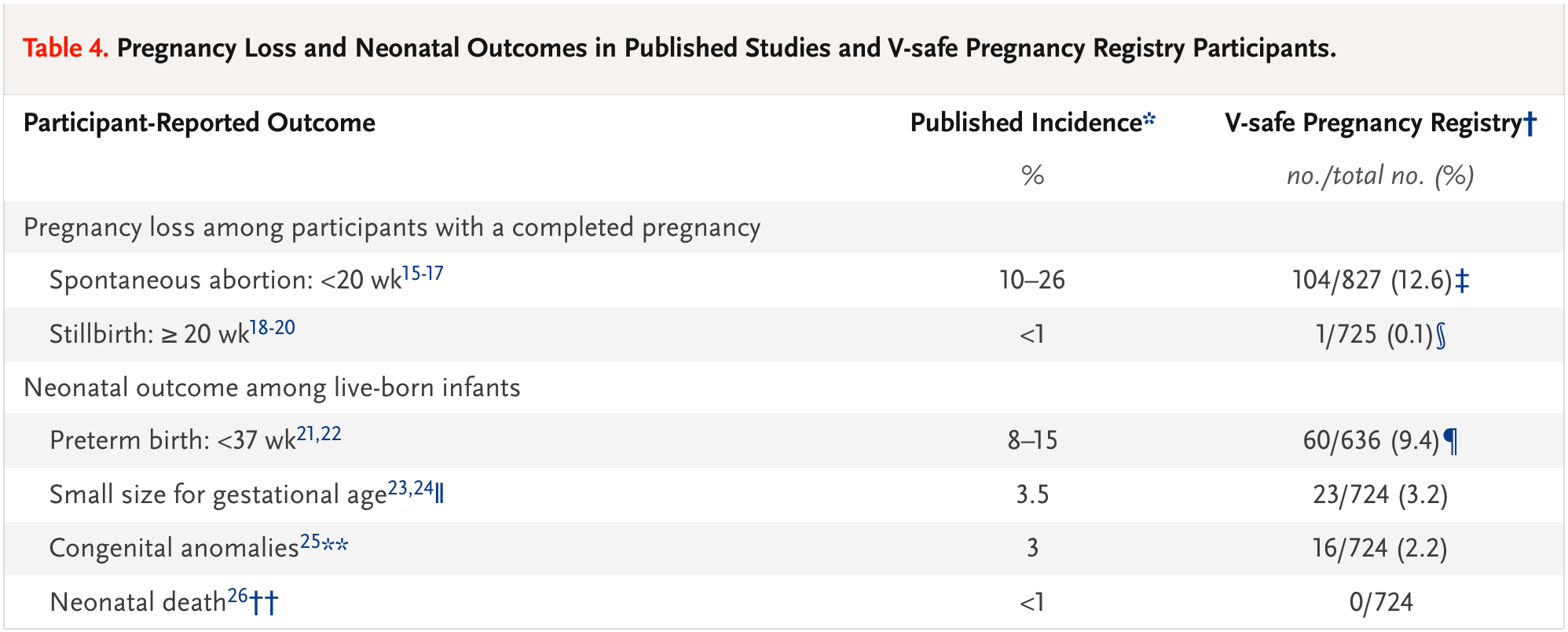
Fast gleichlautend die Einleitung zu einer der wenigen veröffentlichten Studien zur Anwendung von mRNA-Impfstoffen bei Schwangeren: "Many pregnant persons in the United States are receiving messenger RNA (mRNA) coronavirus disease 2019 (Covid-19) vaccines, but data are limited on their safety in pregnancy." (Shimabukuro 2021). Hier wurden, auf der Grundlage des US-amerikanischen Erfassungssystems VAERS und eines Smartphone-App-basierten, schwangerschaftsspezifischen Erfassungssystems zwar nicht unerhebliche Komplikationsraten bei geimpften Schwangeren gefunden (fast 14% Fehlgeburten, gut 9% Frühgeburten), diese seien - die Autoren - jedoch mit den Ergebnissen anderer Studien an Schwangeren vergleichbar:
(Quelle: Shimabukoro 2021)
Hier sind jedoch mehrere, schwere methodische Fehler zu bemängeln: von den untersuchten 827 Schwangeren erhielten 700 die Impfung erst im dritten Trimenon ("700 of 712 pregnancies that resulted in a live birth (98.3%) were among persons who received their first eligible vaccine dose in the third trimester"), dennoch beziehen die Autoren die Anzahl der Früh-Aborte vor der 20. Schwangerschaftswoche auf 827, obwohl eine Impfung im letzten Schwangerschaftsdrittel naturgemäß nicht einen Früh-Abort auslösen kann; dadurch scheint das Risiko früher Aborte unzulässig niedrig. Bezieht man die 104 erfassten Aborte bis zur 20. SSW jedoch auf die 127 Frauen, die bis dahin eine Impfung erhielten, ergibt sich ein ganz anderer Eindruck: statt 12,6% sind es plötzlich 82% der früh geimpften Frauen, bei denen es zu einem frühen Abgang des Kindes vor der 20. SSW kam.
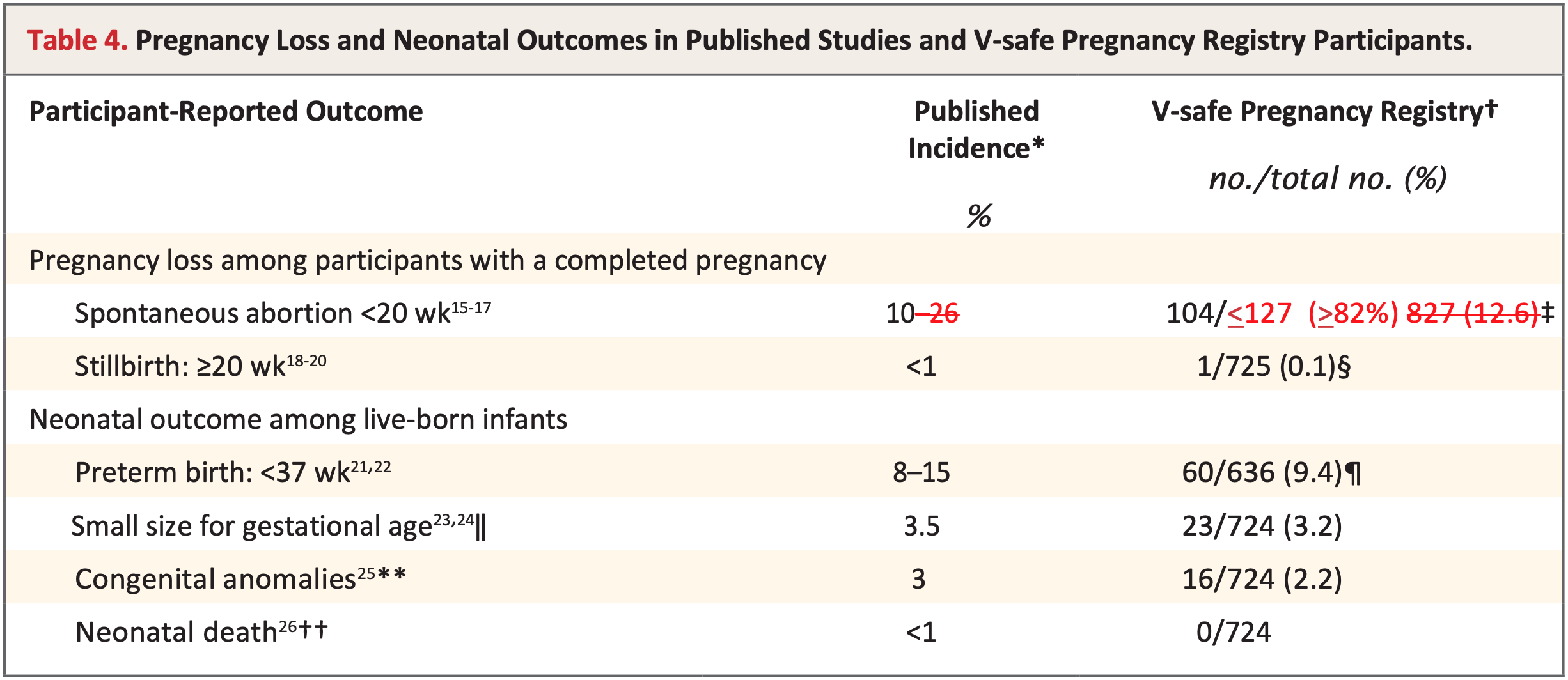
Auch ist die Angabe von "normalen Früh-Aborten" ohne Impfung von 10 - 26% in der Literatur so nur zu finden, wenn man Aborte bis dahin unbemerkter Schwangerschaften mit einbezieht - dies ist aber nicht die Vergleichsgruppe für die Studienpopulation. Hier stehen also bei korrekter Betrachtung eine spontane Abortrate von eher 10% einer von 82% bei Impfung in der Frühschwangerschaft gegenüber - ein völlig anderes Bild. Es bleibt offen, wie ein solcher Datenfehler einer Publikation unterlaufen kann, die ein peer review-Verfahren absolviert hatte. Die Hinweise auf beide Fehlangaben fanden sich in einem "Letter to the editor" von Deanna MacLeod, der mittlerweile nur noch über Umwege im Internet zu finden ist - auch dies ein mehr als irritierender Vorgang (Sie können den Brief hier herunterladen).
Hier die von MacLeod korrigierte Tabelle:
(Quelle: Letter to the editor wie beschrieben)
Zusammengefasst ist die kurzfristige Datenlage zur Sicherheit der Impfstoffe für Mutter und Kind extrem dünn, mittel- oder gar langfristige Untersuchungen zur Auswirkung dieser tiefgreifenden und neuartigen Impfstofftechnologien auf das Immunsystem des Kindes fehlen naturgemäß völlig.
Die vorliegenden Daten - z.B. der Studie von Shimabukuro - sind methodisch ausgesprochen problematisch, weil hier keine systematische oder repräsentative Erhebung stattfand, sondern ledliglich die freiwillige Meldung von Nebenwirkungen der betroffenen Frauen zu Grunde liegt. Eine vergleichbare Erfassung der Impfnebenwirkungen in Deutschland führt - nach Aussagen des Paul Ehrlich-Instituts - zu einer so erheblichen Untererfassung, dass quantitative Aussagen zu den Nebenwirkungen (wie sie sich in der Studie von Shimabukoro finden) nicht sinnvoll möglich sind.
Die Zurückhaltung der STIKO, die die bekannten Risikofaktoren für schwere COVID-19-Verläufe auch in der Schwangerschaft berücksichtigt, von einer allgemeinen Impfempfehlung für Schwangere aber ausdrücklich absieht, ist daher mehr als nachvollziehbar (STIKO 2021):
"Zur Anwendung der COVID-19-Impfstoffe in der Schwangerschaft liegen aktuell sehr limitierte Daten vor. Die STIKO empfiehlt die generelle Impfung in der Schwangerschaft derzeit nicht. Schwangeren mit Vorerkrankungen und einem daraus resultierenden hohen Risiko für eine schwere COVID-19-Erkrankung oder mit einem erhöhten Expositionsrisiko aufgrund ihrer Lebensumstände kann nach Nutzen-Risiko-Abwägung und nach ausführlicher Aufklärung eine Impfung mit einem mRNA-Impfstoff ab dem 2. Trimenon angeboten werden."
Hier ist die Datenlage noch einmal dünner: es existiert eine einzige Studie an sechs (in Worten: sechs!) Frauen, deren Muttermilch 4 - 48 Stunden nach einer mRNA-Impfung auf die mRNA der Impfstoffe untersucht wurde: es wurde keine mRNA nachgewiesen (Golan 2021).
Nachgewiesen wurden jedoch Antikörper gegen SARS-CoV-2, sowohl in der Muttermilch Genesener (Fox 2020), als auch Geimpfter (Gray 2021). Inwieweit die hier übertragenen Antikörper tatsächlich funktionelle Bedeutung haben, also das Neugeborene vor einer SARS-CoV-2-Infektion schützen, ist derzeit noch unklar (Hall 2021).
Ebenfalls unklar ist, ob die die mRNA "verpackenden" Liponanopartikel oder die nach der Impfung gebildeten Spike-Proteine in der Muttermilch ausgeschieden werden - hier fehlen bislang entsprechende Untersuchungen.
Aabakke AJM. 2021. https://doi.org/10.1101/2021.06.08.21258480
ACOG. 2021. Coronavirus (COVID-19), Pregnancy, and Breastfeeding: A Message for Patients. Abruf 26.06.2021
Allotey J. BMJ. 2020 Sep 1;370:m3320. doi: 10.1136/bmj.m3320
Chen L. 2020. N Engl J Med 2020; 382:e100. DOI: 10.1056/NEJMc2009226
Fox A. 2020. https://doi.org/10.1101/2020.05.04.20089995
Golan Y. https://doi.org/10.1101/2021.03.05.21252998, mittlerweile auch
Gray KJ. https://doi.org/10.1101/2021.03.07.21253094
Hall S. https://doi.org/10.1038/d41586-021-01680-x
Shimabukuro TT. 2021. N Engl J Med 2021; 384:2273-2282. DOI: 10.1056/NEJMoa2104983
STIKO. 2021. EpiBull 19/21.
Villar J. 2021. JAMA Pediatr. doi:10.1001/jamapediatrics.2021.1050
Zambrano LD. 2020. MMWR Morb Mortal Wkly Rep. 2020 Nov 6; 69(44): 1641–1647.