Die ohnehin völlig unbefriedigende Wirksamkeit des Keuchhusten-Impfstoffs scheint im Laufe der letzten Jahre weiter deutlich nachzulassen, da als Folge der Impfstrategie diejenigen Untertypen der Keuchhusten-Bakterien sich vermehrt verbreiten, bei denen der Impfstoff seinen Hauptangriffspunkt eingebüßt hat.
Einer der immunologischen Ansatzpunkte der aktuellen azellulären Keuchhusten-Impfstoffe (Pac) ist das Protein Pertactin, das, einer Untersuchung des amerikanischen CDC zufolge, immer mehr Keuchhusten-Bakterien gar nicht mehr bilden und damit dem Impfstoff einen wesentlichen Teil seiner Wirksamkeit nehmen - und dies, obwohl der Verzicht auf Pertactin für die Bakterien eigentlich ein evolutionärer Nachteil ist. Die Forscher werten dies als unmittelbare Anpassung der Bordetellen an ihre keuchhustengeimpfte Umgebung: Bakterien, gegen die der verwendete Impfstoff nicht wirkt, können sich besser vermehren und verbreiten (Bart 2014, Lam 2014, Pawloski 2013, Gent 2012).
Die Umstellung von der "alten" auf die "neue", so genannte azelluläre Keuchhustenimpfung (Pac) wird hier zunehmend als unmittelbare Ursache dieser Entwicklung angesehen: Untersuchungen der letzten Jahre fanden einen besonders hohen Anteil von Pertactin-freien Keuchhusten-Stämmen genau in den Ländern, die besonders früh und/oder besonders konsequent diese Umstellung in ihren Impfprogrammen vorgenommen hatten (Zeddeman 2014). In Japan, das früh auf einen Pertactin-haltigen azellulären Keuchhusenimpfstoff umstellte, kommt es, seitdem vermehrt Pertactin-freie Pac verwendet werden, wieder zu einem signifikanten Rückgang der Pertactin-freien Bakterienstämme (Hiramatsu 2017).
Dieser Zusammenhang konnte europaweit in einer langjährigen Studie nochmals bestätigt werden: je früher Länder Pertactin-haltige Pac einführten, umso stärker der Anstieg an Pertactin-negativen Bordetella-Stämmen (Barkoff 2019).
Es ist dies ein weiteres Beispiel für unerwartete langfristige Effekte von Impfkampagnen, wie wir sie z.B. von der Pneumokokken-Impfung und dem dort beobachteten replacement-Phänomen kennen.
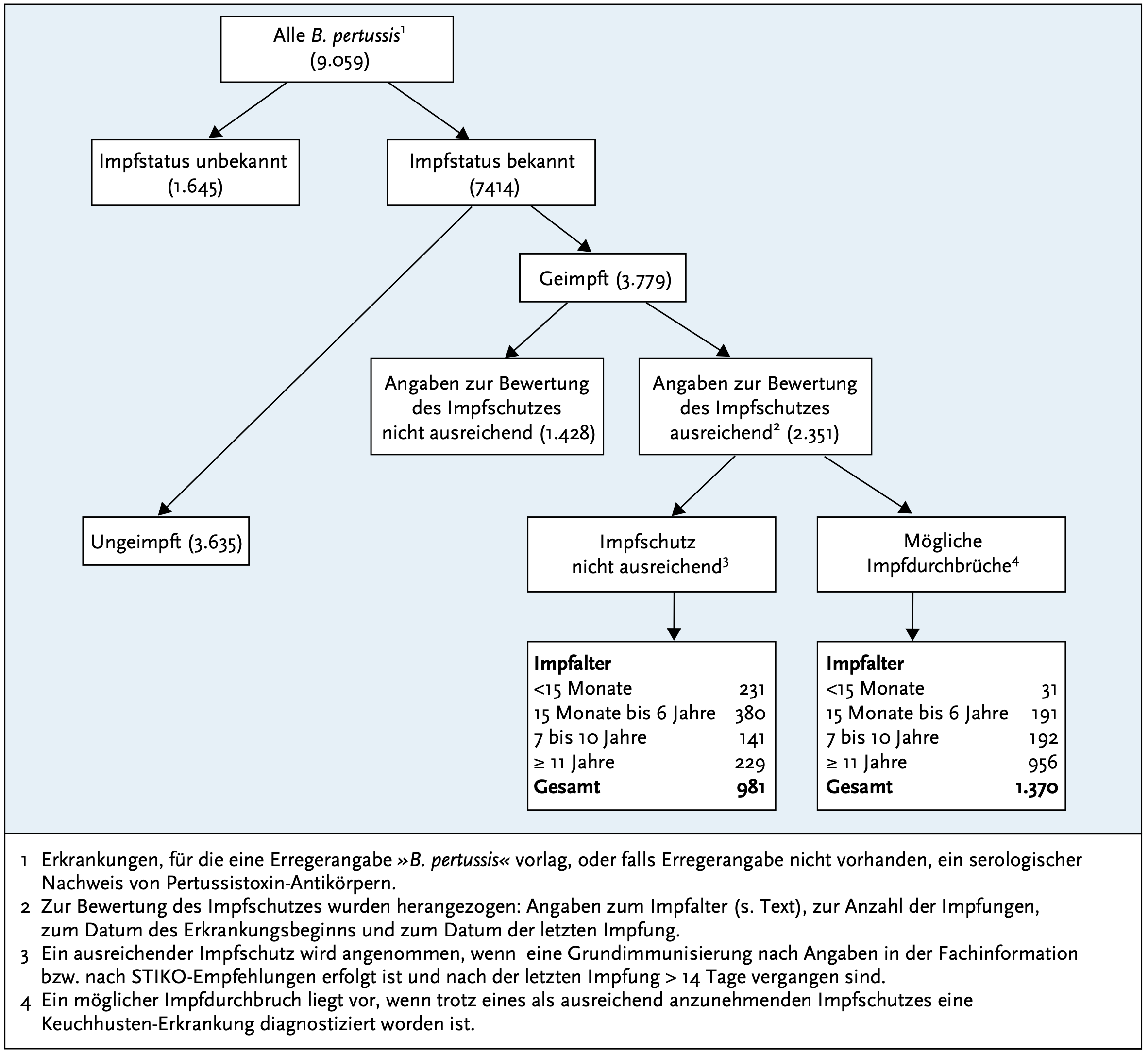
Auch die Auswertung der Meldezahlen von Keuchhustenerkrankungen in D bestätigen die insgesamt unbefriedigende Wirkung der Impfung - so waren 2019 von 5986 Erkrankten mit auswertbarem Impfstatus ((3.635 Erkrankte mit der Angabe, nie geimpft worden zu sein, und 2.351 Erkrankte mit vollständigen Angaben zu erhaltenen Impfungen) 1370 (mithin 23%) altersentsprechend geimpft, also klassische Impfversager.
(Quelle RKI 2020)
Auch für andere Ziel-Antigene der Keuchhusten-Impfstoffe konnte in einer großen französischen Langzeitstudie nachgewiesen werden, dass die Impfung hier zu einem erheblichen Selektionsdruck zugunsten der Keuchhusten-Bakterien führt, die diese Antigene nicht (mehr) aufweisen - gegen diese wirkt dann auch die Impfung nicht mehr (Bouchez 2021).
Literatur:
Barkoff A-M. 2019. Eurosurveillance. 24(7):pii=1700832pii=1700832. Abruf 14.02.2019
Bart MJ. mBio vol. 5 no. 2 e01074-14. 22 April 2014. doi: 10.1128/mBio.01074-14
Bouchez Valérie, Guillot Sophie, Landier Annie, Armatys Nathalie, Matczak Soraya, the French pertussis microbiology study group, Toubiana Julie, Brisse Sylvain. Evolution of Bordetella pertussis over a 23-year period in France, 1996 to 2018. Euro Surveill. 2021;26(37):pii=2001213. https://doi.org/10.2807/1560-7917.ES.2021.26.37.2001213
Gent M. PLOS One 28.09.2012. DOI: 10.1371/journal.pone.0046407
Hiramatsu Y. Emerg Infect Dis. 2017 Apr. DOI: 10.3201/eid2304.161575 [10.03.2017].
Pawloski LC. Clin. Vaccine Immunol. Nov 2013;
Lam C. Emerg Infect Dis [Internet]. 2014 Apr. http://dx.doi.org/10.3201/eid2004.131478
RKI. 2020. Infektionsepidemiologisches Jahrbuch 2019.
Zeddeman A. Euro Surveill. 2014;19(33):pii=20881.