Seit 10 Jahren empfiehlt die STIKO eine Keuchhustenimpfung auch bei Erwachsenen - jetzt legt sie eine Analyse dieser Empfehlung vor (STIKO 2019).
Diese Selbstevaluation ist von so atemberaubender gedanklicher Kraft, dass sie hier (eingerückt und kursiv) in Auszügen zitiert (und nicht eingerückt und nicht kursiv kommentiert) sei:
STIKO:
Impfziel dieser Empfehlung ist es, die Krankheitslast durch Pertussis primär bei Erwachsenen sowie indirekt bei ungeschützten Kontakten von Erwachsenen, insbesondere bei Säuglingen, zu reduzieren.
Die ursprünglichen Erwartungen an die in Deutschland derzeit zugelassenen (ap)-Kombinationsimpfstoffe hinsichtlich der Schutzdauer und bevölkerungsbezogener Effekte haben sich nur teilweise erfüllt. Aktuellere Daten deuten darauf hin, dass der Impfschutz progredient abnimmt. Beim größten Teil der Geimpften ist 5 – 7 Jahren nach der Impfung kein Pertussisschutz mehr vorhanden.
Zudem schützt die Impfung zwar im genannten Zeitfenster wirksam vor der Erkrankung, […]
Kommentar:
Zum Schutz bei Jugendlichen, die von vorneherein mit DTaP-Impfstoffen geimpft wurden (also der jetzt heranwachsenden Elterngeneration) schreibt Cherry, der Doyen der Pertussis-Impfung im Februar 2019: "the vaccine-effectiveness rates during the first year were 75.3%, 73.0%, and 68.8%. However, after 3 years, almost no evidence of effectiveness was found" (Cherry 2019, Klein 2016, Acosta 2015, Koepke 2014).
Eine Schutzwirkung von deutlich unter 80% und nur einem Jahr Dauer als "wirksamen Schutz" zu bezeichnen, zeugt schon von einer sehr optimistischen, um nicht zu sagen: verklärten Sichtweise... .
Und es ist schon hart an der Grenze zu "alternativen Fakten", wenn die STIKO schreibt, dass beim größten Teil der Geimpften nach 5 - 7 Jahren kein Schutz mehr vorläge - denn der fehlt, den aktuellen Studien nach, auch schon 3 Jahre nach der Impfung. Period.
STIKO:
[die Impfung] scheint aber die Kolonisierung durch Bordetella pertussis im Vergleich zu Ungeimpften nur leicht zu verringern.
Demnach könnten Übertragungen auch durch asymptomatische, geimpfte passagere Träger erfolgen. Dies führt zu einer Abschwächung der positiven Einflüsse eines Gemeinschaftsschutzes, der besonders für ungeimpfte Säuglinge von großer Wichtigkeit wäre.
Kommentar:
Eine "nur leichte Verringerung" der Kolonisierung durch die Impfung führt nicht zu einer "Abschwächung der positiven Einflüsse eines Gemeinschaftsschutzes", sie führt diesen ad absurdum. Übersichtsarbeiten aus dem Jahre 2019 formulieren hier wenig missverständlich: "Finally, aPV pertussis vaccines do not prevent colonization. Consequently, they do not reduce the circulation of B. pertussis and do not exert any herd immunity effect. These findings at least partly explain the resurgence of pertussis." (Esposito 2019) Das wissen z.B. die amerikanischen Gesundheitsbehörden CDC und FDA und auch die WHO schon lange und gehen daher bei Keuchhusten korrekterweise nicht von einem relevanten "Gemeinschaftsschutz" (vulgo: Herdenimmunität) durch die Impfung aus (s. hier).
STIKO:
Die STIKO beschließt daher, dass die bestehende Standardimpfempfehlung eines einmaligen Boosters für Erwachsene zunächst beibehalten werden soll, ebenso die Indikationsimpfempfehlungen im 10-Jahresrhythmus für (i) Frauen im gebärfähigen Alter sowie für (ii) enge Haushaltskontaktpersonen und Betreuende von Neugeborenen und für (iii) Personen, die im Gesundheitsdienst oder in einer Gemeinschaftseinrichtung arbeiten.
Fassen wir zusammen
Die STIKO hat eine Impfempfehlung mit zwei dezidierten Zielen ausgesprochen, die sie jetzt (selber zwar, aber immerhin) evaluiert:
Ziel 1 - die Verminderung der Krankheitslast durch Pertussis primär bei Erwachsenen
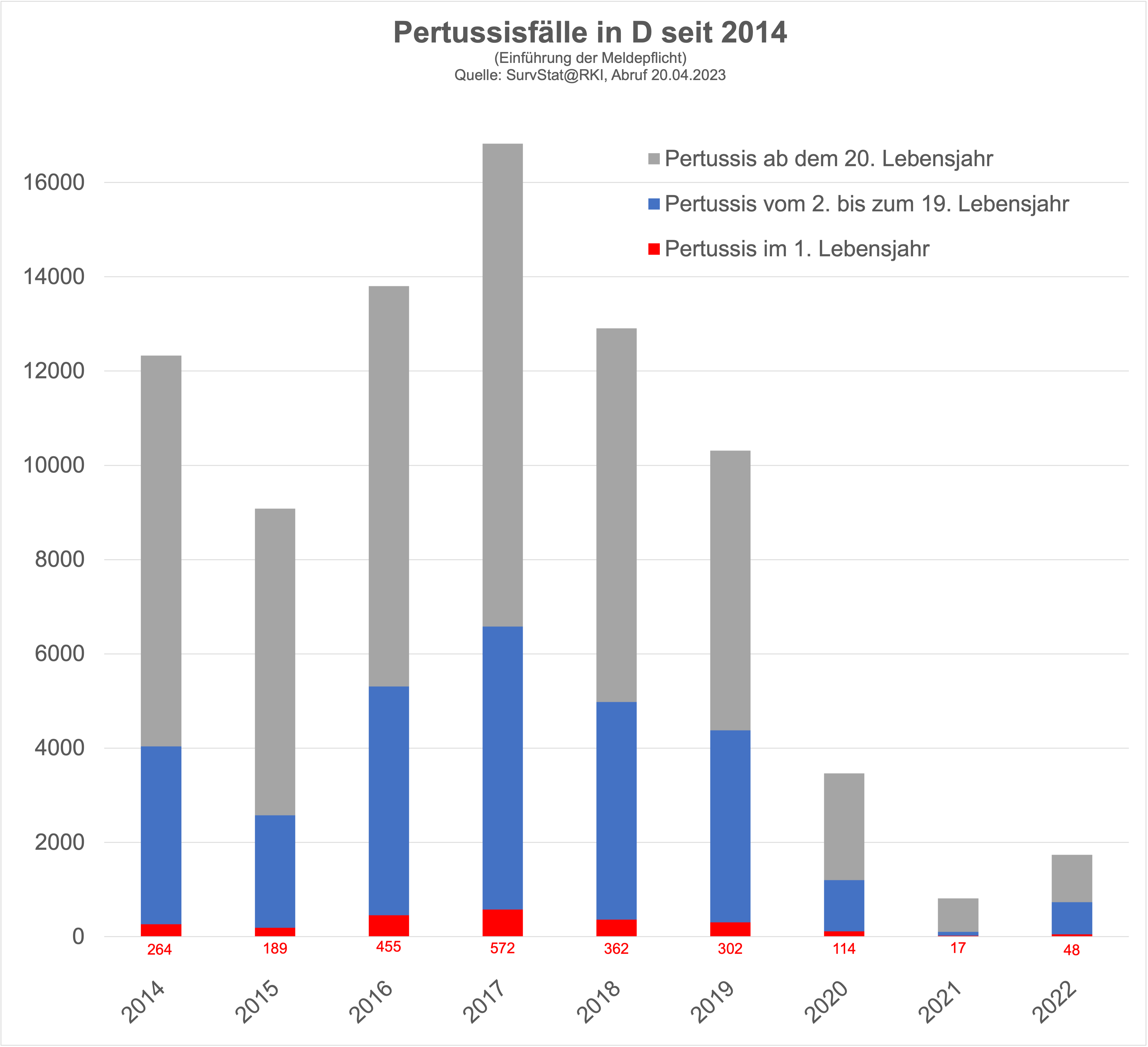
- Auf dieses Ziel der Impfempfehlung geht die STIKO im Verlauf der Evaluation nicht mehr détailiert ein - Zahlen, ob diese Verminderung der Krankheitslast tatsächlich gelungen sei, werden nicht präsentiert. Die offiziellen seit 2014 (Einführung der Meldepflicht für Keuchhusten) erfassten Zahlen geben jedenfalls keinerlei Hinweis auf einen Rückgang der Fallzahlen bei Erwachsenen:
-
Das formulierte Ziel 1 wurde bis jetzt also klar verfehlt.
-
Die oben zitierten Studien weisen unzweideutig nach, dass die Wirksamkeit der azellulären Keuchhustenimpfung als Auffrischung besonders bei den Menschen schlecht ist, die schon als Kinder ausschließlich mit aP-Impfstoff grundimmunisiert wurden: also der Generation der jetzt jungen Erwachsenen und werdenden Eltern. Zukünftig wird also ein immer höherer Anteil der als Erwachsene Aufgefrischten einen schlechten ( ≤ 80%) Impfschutz für etwa ein Jahr davontragen.
-
Inwieweit dieses einmalige, einjährige Fenster einer unvollständigen Schutzwirkung im Leben eines Erwachsenen dann dazu beitragen soll, "die Krankheitslast zu reduzieren" erschließt sich dem unvoreingenommenen Beobachter nicht ohne Weiteres...
-
Darüber hinaus weisen neuere Daten darauf hin, dass dieser ohnehin sehr kurze und unvollständige Schutz im Jugendlichen- und Erwachsenenalter von Impfung zu Impfung immer kürzer anhält und immer weniger trägt (Esposito 2019).
Ziel 2 - die Verminderung der Krankheitslast indirekt bei Säuglingen
-
Auch dieses Ziel wurde nach den vorliegenden Zahlen bis jetzt klar verfehlt.
-
Weil eben die aP-Impfung nach internationalem Wissensstand keinen relevanten Gemeinschaftsschutz/keine "Herdenimmunität" erzeugt, ist auch hier nicht zu erwarten, dass ein Fortsetzen oder Intensivieren dieser Impfstrategie an diesem Umstand irgendetwas ändern wird.
-
Das wissen interessanterweise die Experten der Pertussis Working Group der WHO schon seit 2014: "No evidence could be observed of an impact of a booster dose in adolescence or adulthood on infant disease, hence an adolescent booster is not generally recommended to control infant disease." (WHO 2014).
-
Und auch die Mehrheit unserer europäischen Nachbarländer teilt diese Einschätzung: eine allgemeine Impfempfehlung für Keuchhusten im Erwachsenenalter sprechen nur 8 von 31 von den ECDC erfassten Staaten aus (ECDC - Vaccine Schedule).
Fazit
- alle selbstgesteckten Ziele verfehlt, mit dem eingeschlagenen Kurs keine begründete Hoffnung auf Besserung - gute Gründe, genau so weiterzumachen...
Impfempfehlungen und "Begründungen" wie diese sind sicher nicht dazu angetan, den mantraartig beklagten Vertrauensverlust in Impfungen, Impfempfehlungen und sie veröffentlichende Gremien zu mindern...
Literatur
Acosta AM. 2015. Pediatrics.135(6): 981–989
Cherry JD. 2019. J Pediatric Infect Dis Soc. 2019 Feb 22. pii: piz005. doi: 10.1093/jpids/piz005. epub ahead of print.
Esposito S. 2019. Front. Immunol. 10:1344. doi: 10.3389/fimmu.2019.01344. Abruf 25.07.2019
Klein NP. 2016. Pediatrics. 137(3):e20153326–e20153326
Koepke R. 2014. The Journal of Infectious Diseases. 210(6):942–53
STIKO. 2019. Epid Bull 2019;15:125 – 127
WHO. 2014. WHO SAGE pertussis working group Background paper. SAGE April 2014. Letzter Abruf 12.04.2019